先月の28日で発症から5年目に入りました。これまでの4年間を振り返ろうと思います。
下図は、4年間のHbA1cです。
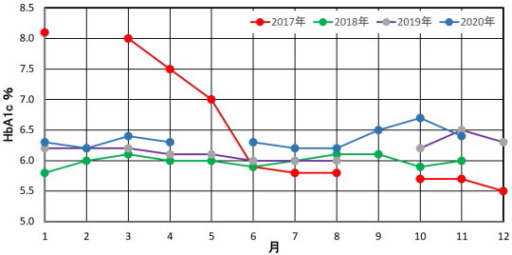
発症の2週間前(2016年11月9日)、現在通院している総合病院の検診センターで人間ドックを受診しましたが、その時の空腹時血糖値は97mg/dL、HbA1cは5.8%、まったく問題なかった(HbA1cは前年が5.3%、前々年が5.8%だったので正常)。この2週間後に急激な体調悪化、3日後の日曜夜に救急外来を受診し、そのまま入院しました。
入院するまでの経緯は鮮明に記憶にあります。11/25(金)午後から激しい腹痛(胃が圧迫されるような症状)で、夕方、クリニックを受診しました。処方された薬を服用しましたが、夕食後に嘔吐、水分を摂っても摂り足りない状態になりました。翌日(11/26(土))も嘔吐と多飲が続き、どんどん悪化しました。11/27(日)の19時過ぎに、このままでは体が持たないと判断して、総合病院の救急外来に駆け込みました。
休日診療であったことと自力で病院に来ているため(優先順位が低い?)、検査などに時間がかかり、かなり待たされました。その間に、500mlのミネラルウォーターを10本以上飲みました。
5時間ちかく経ち入院が決まりました(入院は日が変わった翌日の11/28(月))。この時、私を診察してくれた医師が今の主治医です。この巡り合わせが私にとって幸いしました。というのは、病室がその医師が担当する糖尿病棟になったこと、心臓モニターの装着を指示してくれたことです。午前6時ころ、50以下の血圧低下による急変でHCUに移されました。そして午前9時前にICUに移りました。ICUへ移動する間、看護師から「○○さん、しっかりして。ここがどこかわかりますか?」と声をかけられ続けていたことが断片的ですが記憶に残っています。
血糖値1079mg/dLの超高血糖、高カリウム血症のために血液濾過透析、血液浄化療法、中心静脈栄養などの治療を1週間受けました。病名は、劇症1型糖尿病、糖尿病性ケトアシドーシスです。腎臓内科と糖尿病・内分泌内科の複数の医師がチームを組んで治療にあたってくれました。
ICUで治療を1週間受けて容体が安定したので、12/5(月)に一般病棟に戻りました。その時、医師から告げられたことは、治療が半日遅れたなら一生人工透析が必要になった、1日遅れた時は多臓器不全であの世に、です。命拾いしました。この経緯で1型糖尿病と告げられたので、悩む余地もなく「あぁ、そうなんだ」と納得するしかなかった、これが率直な感想です。
一般病棟に移ってから、メモ帳に日々の状況を記録し始めました。
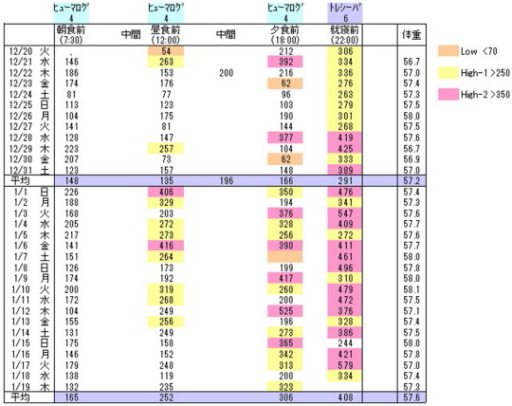
入院中の血糖値です。病院食で管理されていたので、比較的安定していました。

3週間後に退院し、日常生活に戻りましたが、インスリンは固定射ちでした。退院時に、主治医から「インスリン単位を絶対に変えてはならない」との言明を受けました。恐らく、正月を迎え、高血糖になった時、勝手にインスリンを調整した場合のリスクを考えての指示だったのでしょう。
下図は、退院後から最初の定期受診までの血糖値です。年末から350超え頻発でした。
1/19(木)が最初の定期受診でした。主治医から『かんたんカーボカウント』の本を渡され、この本で勉強してインスリン単位の調整を徐々に試しなさい、との指導を受けました。最初の1週間は本を読んで学習、2週間目の半ばから食事を見てカーボを計算する練習をしました。3週間目から、インスリン単位を変更するトライアルを始めました。下図で、徐々に血糖値が改善していくのが分かります(下図の『カーボ量』は炭水化物10gが1カーボ)。インスリン・カーボ比、インスリン効果値は、『かんたんカーボカウント』に記載されている算出方法で決めました。
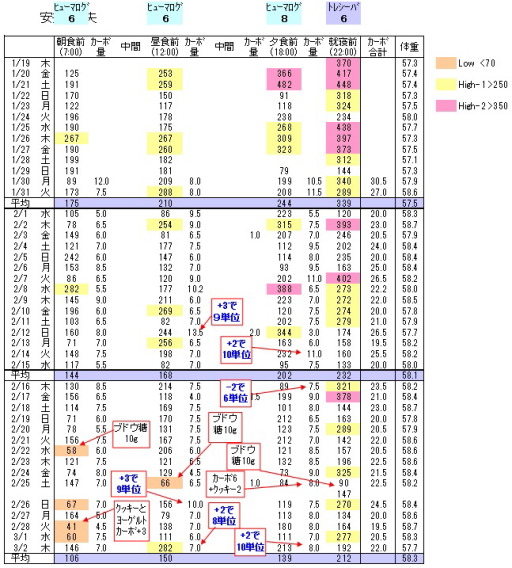
3月から全食についてカーボカウントしてインスリン単位を決めて射つと350を超える高血糖が大幅に減り、HbA1cは、3月:8.0% → 4月:7.5% → 5月:7.0% → 6月5.9%と劇的に改善しました。
今振り返ると、発症から半年の経験が、現在のベースになっていると思います。
それは
- 焦らずにステップ・バイ・ステップで取り組む
- 記録を取る
の2つです。
ステップ・バイ・ステップの取り組みは、新しい取り組みや変更は、時間をかけて段階的に行い、ひとつ一つの効果・変化を確認することが必要であり、重要との考えです。
そして、効果や変化を確認するためには記録を取ることが必要です。食事、インスリン単位数、血糖値などをメモして、変化・傾向の把握や失敗の理由を考えたりしています。
記録する、は今も続けています。小型のメモ帳の1ページに1日のイベントを書いています。
先月末で15冊になりました。古いメモを見返すことがないので残しておく必要がないけど、処分する気にならないですね。

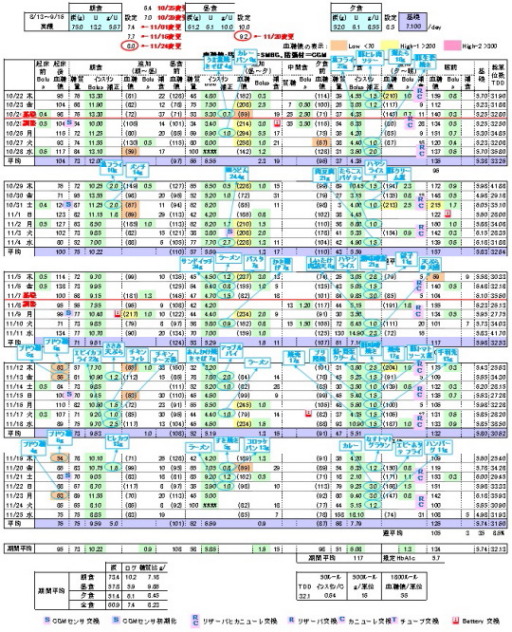
メモの内容は、1日の終わり(寝る前)に、パソコンでExcelに入力しています。こちらは1日を1行にしています。糖質比が合っているかを視覚的に把握する、脂質などの後上がりを防ぐための補正ボーラスなどを後日容易に参照できるフォーマットです。
このExcelをプリントして定期受診時に主治医に渡します。主治医は、前回の診察からの状況を1枚の資料で確認できるはずです。
1年目の6月末(発症7ヶ月後)から約2ヶ月間自費購入でリブレを使い、8月末(発症9ヶ月後)にポンプを導入しました。リブレで血糖値変動を把握して血糖コントロールがやり易くなったことを実感し、リブレの費用対効果(自費購入)とポンプのメリットを考えてポンプ導入を決めました。
リブレで血糖値変動が目で見えるので、血糖値が気になり、高いと補正で追加射ちすることが多くなり、低血糖の頻度が増えました。ポンプになっても容易に射てるので射ち過ぎが続きました。その結果として、12月のHbA1cが5.5%という4年間の最低値になりました。
2年目から現在まで、いろいろな試行錯誤をしてきました。
HbA1cよりも日々の血糖値変動を抑えることの重要性に気づき、高血糖と低血糖を減らすことを目指して取り組んできました。そのためには、カーボカウントがある程度の精度で行い、インスリン・カーボ比が適切になっていることが大事と思います。この2つは、発症の翌年で、そこそこのレベルになっていたと感じています。その後の月日を経て、精度が上がってきたと思います。また、基礎インスリンの調整も必要で、ポンプ導入から半年後(2018年2月)に、ネット情報を絶食して確認する方法を知り、ポンプ・グルコース値の変動がフラットになるように調整しています。
血糖値を日内変動で80-180の範囲に収めることが目標ですが、この達成には苦戦してきました。ポンプのデュアル・ボーラスで高血糖う減らせると考え、データを取ってノーマルとスクエアの比率を70%と30%(45分間)が良いと決め、2年間ほど使い続けました。
ところが、2ヶ月前に突発性難聴の治療で入院した時に血糖コントロールを見直すことができました。食事に対する血糖コントロールは、食事が体内で吸収されるタイミングとインスリンの作用発現時間を合わせることが大事であることが分かり、それ以来、ノーマルでボーラスする、ボーラスのかかる時間を加味して食事をスタートする、に変更しました。その結果、日内の変動が、概ね、80~180に収まるようになりました。
もう一気をつけていることがあります。それは、後上がりする食事を摂った時、低血糖を恐れずにインスリンを射つことです。例えば、ラーメンを食べたら食後に1単位、カレーの時は3単位、今日の夕飯に鯖の塩焼きを食べたので食後に1単位、というようにしています。全てのケースを覚えられないので、Excel(上図)で補正でボーラスした分を別枠で記入し、その食事を吹き出し記入しています。
射ち過ぎた場合は補食する、と割り切っています。
4年間で感じたことの一つは、完璧を求めない、です。発症まもないころ、食事とインスリンがバランスする(補正や補食が必要ない状態)ことを追求したことがありました。でも、それは無駄な努力。『高ければ射つ、低ければ食べる』が基本。そして、高くしてしまうと簡単に下がらないことを何度も経験して、そうならないように工夫することが欠かせない。この実践もしています。