先週の木曜日(20日)が通院日でした。
今回は年1回の検査を受け、内容は
- 大動脈脈波速度(脈波伝搬速度/足関節上腕血圧比)
- 頸動脈超音波検査
- CT検査(胸部から骨盤腔)
- 心臓エコー
の4つです。
CT検査は、ポンプを外してトランスミッタをつけたまま、機内モード(Airplane Mode)に切り換えて、検査ベッドに横になりました。すると、CT撮像が始まる前に、機械が動き体全体が簡易スキャンされた後、検査技師が現れ「腰に何かつけていない?」と言われました。『インスリンポンプのセンサです』と答えたら、そのままOKで、CT検査が行われました。毎年、同じようにしているのですが、確認されたのは今回が初めてです。
血管年齢は実年齢よりも10歳ほど若いとの結果なので、うれしい。でも、頸動脈のプラークが少し成長していたので、薬を服用することになりました。主治医は「プラークが大きくなるのは、血管全体にコレステロールが増えていることになる」との説明。この部分の結果は、毎年、気になっています。
A1cは若干の改善です。
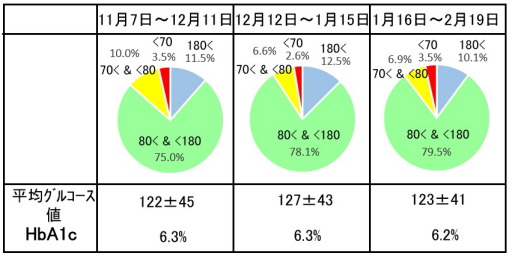
血糖コントロールを改善する(高血糖と低血糖を減らす)ために、次の2つを行っています。
- 朝食後の高血糖を減らす
- 脂質の後上がりを無くす
朝食後に、250~300mg/dLの高血糖になることが多かったので、これを減らすために、
- 朝食のカーボカウントを少し多めにカウントする(食事の内容によって調整)
- センサの較正を兼ねて、朝食から1時間後くらいに実測する
- 実測が210~220mg/dLくらいの時は1単位、220を超え230くらいであれば2単位をボーラスする
- 実測が200以下でも、ISIG値の履歴を見て、もっと上がると予想される場合は1単位をボーラスする
- 実測後のセンサ・グルコースが230mg/dLを超えたら、さらに1単位をボーラスする
- 血糖値が高い時、都合がつけば歩くようにする(有酸素運動ウォーキング)
を行っています。
『血糖値を高くしてしまうと、簡単に下がらないので、上がる前に追加ボーラスする』との考えです。追加ボーラスしたことが『ハズレ』で、結果、低血糖に向かうこともあります。その場合は、早い時点(130mg/dLくらい)で基礎を止める、それでも下がり続ける場合、100mg/dLを切る前に補食するようにしています。もちろん、常にポンプの画面を見ている訳ではないので、低血糖に向かっていることを見逃してしまう場合もありますが、その場合でもポンプのアラートで対応できるので、概ね、これで大丈夫です。
ポンプに表示されるグルコース値の精度が重要になりますが。較正のコツを把握しているので、実測とのズレが少ないので、問題なし、です。
発症してから2年ほど、一生懸命、『摂った炭水化物の量とインスリンがバランスする(追加ボーラスと補食を減らす)』を追求しましたが、今は、そんな努力は無駄と気がつき、割り切って『上がりそうな時は上がる前にボーラスする、下がったら基礎を止める、それでも下がる時は補食する』と決めています。
脂質の後上がりは、食事の内容で、ある程度後上がりが予測できるので、食後に追加ボーラスをしています。例えば、ラーメンを食べたら1単位、カレーライスの時は1.5単位、天ぷらを食べると2単位、とんかつは2~3単位、という感じで、追加ボーラスします。実際の追加する単位数は、食事の内容で決めます。例えば、天ぷらを食べても、量、天ぷら油の種類(食べた時の感触で判断)で異なるので、食後に、どのくらい追加するかを決めます。
もちろん、これがハズレることもある(多い)ので、その場合は、基礎を止める、補食する、で対応します。
ただ、この方法の欠点は、その時の状況で、追加ボーラスすることを忘れてしまうことです。そういう失敗も経験で、それを繰り返していると、注意するようになり、段々とルーチン化して身につきますね。
私は『失敗を恐れない』『失敗から学ぶ』が大事と考えています。そのために、常にメモ帳(Sugar Diary)を持ち歩き、何を食べたのか、などを記録しています。