発症1年後に「低血糖時に、美味しく補食する」の記事を書きましたが、それから3年ちかく経ち、補食の内容がかなり変わりしました。
低血糖になる前に補食することが多く、これが一番大きな変化です。もちろん、気がついたら低血糖になっていることもあるので、全てうまくいってるわけではありません。
先日の9日間の入院生活で、補食についても見直すことができました。
入院時に、病室も持ち込んだ食べ物。

この内容、上の左から右へ、下の左から右の順で書きます。括弧内は1個あたりの炭水化物量。
- カフェインレスの豆乳コーヒー飲料(15.2g)
- カントリーマアム(6.7g)
- 骨にカルシウムプラス!バニラ味(4g)
- 東ハト ハーベスト香ばしセサミ(7.7g)
- 鳩サブレ(19.4g)
- 夢のくちどけ ぶどう糖(2g)
入院中の補食は、「⑨突発性難聴と血糖コントロール」の記事に書きました。
日常生活では、低血糖になる前に補食して80を切らないようにしています。ポンプの表示が100を下回れば無条件に補食する、120くらいでも変動状況で補食します。
補食は、6~7gのクッキー類を食べるか、ぶどう糖4~6gを摂るのが基本で、その時の状況(下記)で、何を摂るかを決めます。
この3つをざっくり考えて、食べる量を増やすこともあります。これは、残存インスリンがある時は普通に補食しても血糖値が上がらない、基礎が長く止まっていると期待したよりも血糖値が高くなる、などをさけるためです。
一番気をつけていることは、70以下にならないようにすることと、補食し過ぎでリバウンド(高血糖)することです。そして、できれば80~90くらいに保つのが目標です。ただ、経験上、細かく考えて計算してもあまり意味がないので、6g前後の補食を、クッキー類にするか、ぶどう糖にするかだけを決めています。
例えば、昨日の昼前の出来事。
- 10時半にグルコース値が下がっているので基礎を停止(プリセット一時基礎で基礎レート0%で持続時間が、30分、60分、90分、120分の4パターンを設定している)
- 午前11時ころ、ポンプのグルコース値が116で『↓↓』、残存インスリンが約1.5単位だったので、カントリーマアムを1個(炭水化物6.7g)を摂った
- 直後にスマートガードが動き始め、15分後にそれに気づき、グルコース値が91だったので、ブドウ糖8gを追加で補食
- この結果、昼食前(12時過ぎ)の実測が90
体感では、補食による血糖値の変化が
- ぶどう糖は10〜15分
- 角砂糖は20〜.30分
- 豆乳コーヒーは30~50分
- クッキー類は40~80分
くらいで出るので、その時の状況で何をどのくらい摂るかを決めています。
昨年後半まで、ぶどう糖は病院の薬局で粉末と固定の物が無料で貰えていましたが、1型患者用に提供するものではないとの理由で、入手できなくなりました。大丸本舗の『夢のくちどけ』と名付けられたぶどう糖100%ものに変更しました。
これは、固形で1個が2g、口に入れ舌にのせると唾液で溶け、容易に飲み込めるので、便利。ヨドバシのネット通販で10個をまとめて購入して、ストックしています。

ボトルがかさばるので、携帯用にカバヤのジューCのプラスチックケースに入れて、カバンに常に3本を持ち歩いています。ジューCのケースはテーパーがついて、底が細くなっているので、最初に入れる2個は、スプーンでぶどう糖の角を少し削る必要があります。一つのケースに8個入れ16g、3本で48gを携帯しています。


カバヤのジューCグルコースは、あまり出番なしです。理由は、口の中でかみ砕く必要があるので、摂り難いことと、血糖値の上昇が遅い(GI値が低い)ため、使い勝手が悪い。

角砂糖も使っています。1個が炭水化物3.3gで、ぶどう糖よりも血糖値を上げるスピードが遅いので、急いで血糖値を上げたくない場合に利用しています。ぶどう糖よりもコスパが良いこともメリットです。


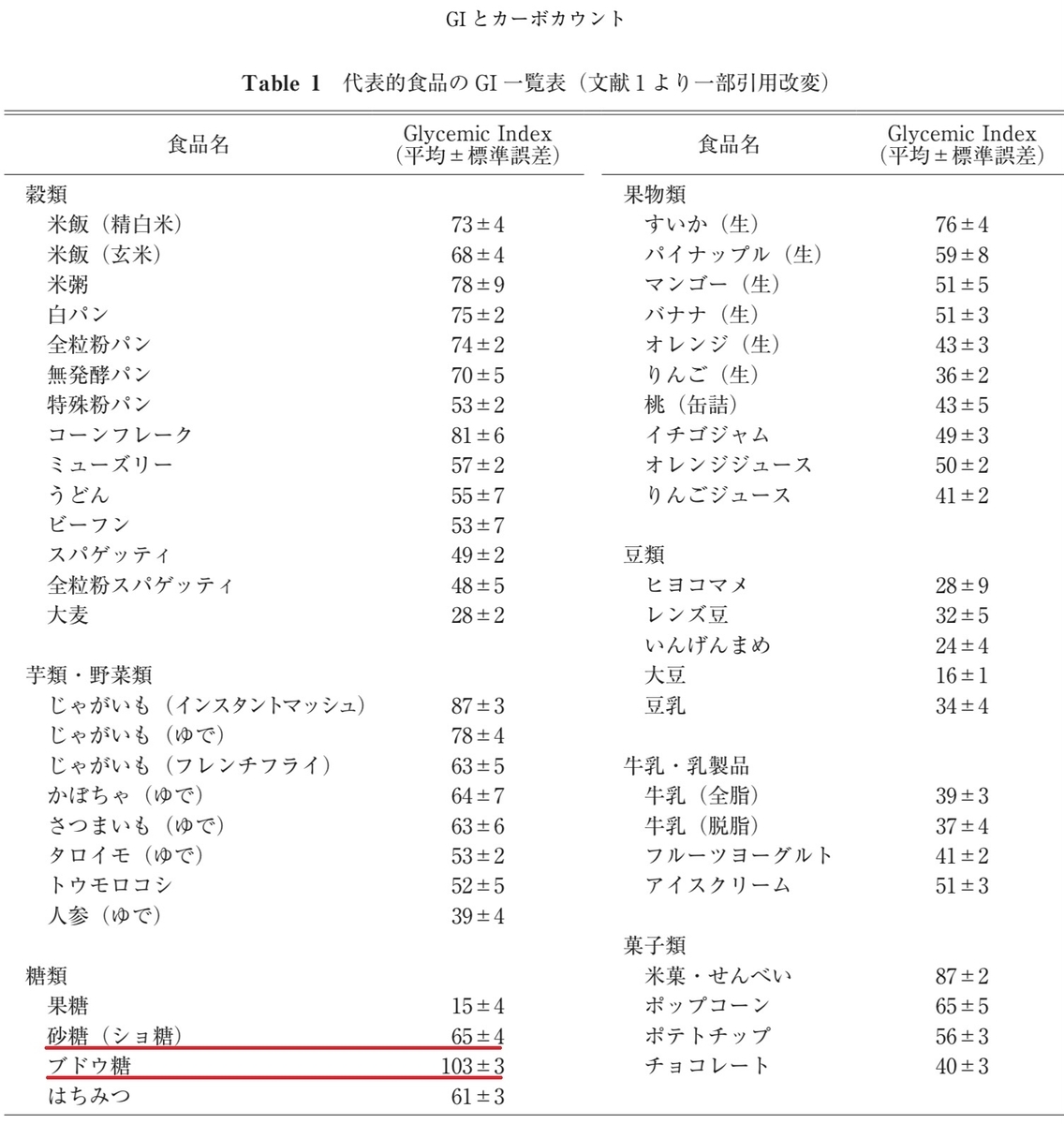
以前は、砂糖とぶどう糖のGIが同じと考えていましたが、違いますね(下図は「GIとカーボカウント」から引用)。
眠前の補食は、もう少し細かく考えて補食しています。血糖値の持続性が必要なので、ある程度脂質が含まれているものとして、
ラシュクーレ 商品情報 |ブルボン 1個5.2g

1個で炭水化物1.6gの まじめミレービスケット | 豆の野村

を利用しています。ミレーのビスケットは、微調整用として、例えば、8gくらいにしたい時、ラシュクーレ5.2とビスケット2枚の3.2にします。
歯磨きをし直したくない時は、豆乳コーヒー(カフェインレス)をキッチンスケールで量って必要量に調整して摂っています。